吴桂勤医生的科普号
- 精选 为何女性更易患膝骨关节炎
膝骨关节炎,临床上多见于女性患者。女性与男性比例约7:1,最终严重的骨关节炎接受人工膝关节置换手术的90%是女性。为什么女性易患膝骨关节炎呢?主要有如下三方面的因素:一是从根源上讲,人类进化过程中,自古以来男性的职业特征,如狩猎、战争、劳动都决定了男性在骨骼肌肉上更为发达,更为强壮,恢复更快;而女性相对不从事力量性的劳动,多是疲劳性、劳损性的工作,肌肉力量差,容易受伤不易恢复。二是从性别差异上讲,人的骨骼肌肉的衰老,如同人全身的衰老一样,都是激素来控制的,女性的雌激素在绝经后会骤然消失,前后反差很大,骨关节迅速衰老,表现在骨骼内的钙大量流失,胶原含量下降,肌肉韧带的力量和松弛无力;而男性的雄激素水平的下降是一个漫长而缓慢的过程,相应的关节的退变也很缓慢,某些男性的性能力可能维持很长时间,膝关节可能到八十岁都没太大问题。三是从解剖差异上讲,女性由于生育的需要,骨盆更宽大后倾,使得髋关节外翻角度大,连带到膝关节,表现为膝关节的Q角很大,关节外翻,力线不良,男性则相对膝关节力线较好,长年使用膝关节,男性磨损的程度较之女性要轻的多。从生理特征上讲,人的上厕所的过程影响了膝关节炎的进程,女性如厕都是蹲式,一生以80岁计,大约三万天,可以想象比男性要多n次蹲起的过程。而人从全蹲到站立的过程中,膝关节承受的力量从一倍到六倍体重。虽然膝骨关节炎患者大部分是女性,但是并不是所有的女性都会得膝骨关节炎。临床经验提示我们拥有健康膝关节女性会有以下共同点:1、骨骼肌肉强壮;2、长年从事体育锻炼;3、生活条件好,可以从家务劳动中解脱出来;4、平稳渡过更年期,无严重反应。严重膝骨性关节炎的患者往往需要接受关节置换手术以纠正变形的膝关节和解决活动时的疼痛。那么女性可否采取措施预防膝骨关节炎呢?以下建议或许能够提供帮助:1、在青年时代,骨骼肌肉发育成熟之前,不能娇生惯养,要加强体育锻炼;2、长年后维持体育锻炼,避免过多家务缠身;3、自我掌握好女性生理周期的调养知识;4成年后避免过多的蹲起、爬山等动作,可选择骑车、游泳等有利关节的运动;5、平稳渡过更年期,通过食物和保健品摄入适当的类雌激素物,比如黄豆、海产品类食物。
吴桂勤 主治医师 南医三院 关节外科·运动医学科1939人已读 - 医学科普 膝关节置换术后膝关节局部肿胀的原因和治疗方法
膝关节置换术后膝关节局部肿胀的原因主要有以下几个方面: 1.手术本身:膝关节置换术是一种创伤性手术,手术过程中可能会对周围软组织造成损伤,导致炎症反应和水肿。 2.局部血液循环:手术会导致局部血管收缩、局部供血不足,使得局部循环不畅,导致水肿。 3.淋巴回流:手术后,淋巴回流减少,局部淋巴液排出不畅,也会导致水肿。 治疗方法包括: 1.冰敷:可以用冰袋或冰毛巾等进行局部冰敷,以缓解疼痛和肿胀。 2.理疗:如超声波、电疗、按摩等物理治疗手段,有助于促进局部血液循环和淋巴回流,缓解肿胀。 3.抬高患肢:在休息时,将患肢抬高,有助于促进淋巴液回流,减轻水肿。 4.药物治疗:如非甾体抗炎药、局部消炎药等药物可以缓解炎症反应和水肿。 5.操作治疗:如肿胀严重,经过上述治疗仍不能缓解时,可以考虑手术治疗,如局部穿刺抽液等。 需要注意的是,膝关节置换术后的肿胀是正常的生理反应,一般情况下会在数周内自然缓解。但如果肿胀严重或者持续时间过长,需要及时就医并接受治疗。
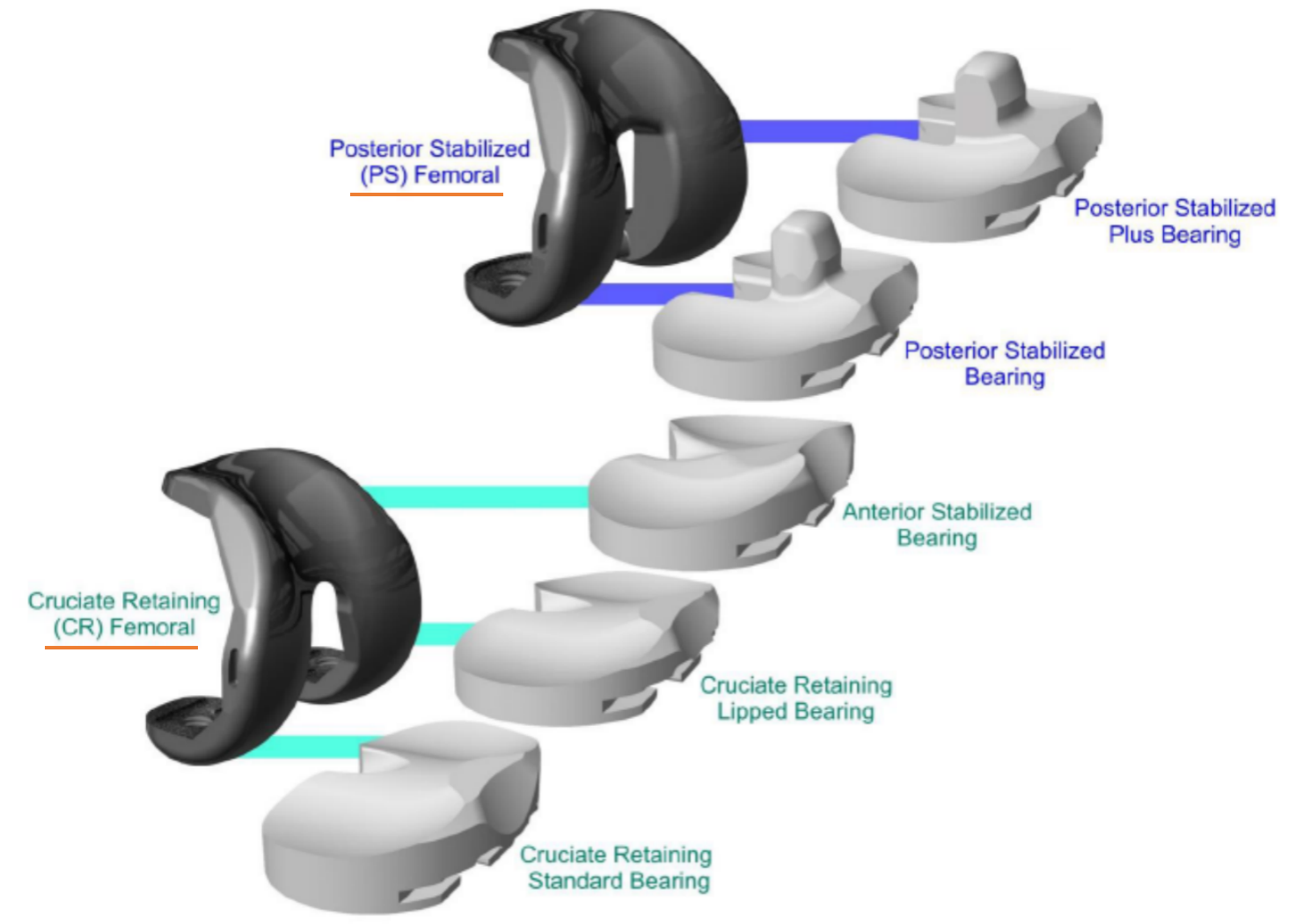
吴桂勤 主治医师 南医三院 关节外科·运动医学科180人已读 - 医学科普 保留后交叉韧带的膝关节置换会有更好的感受吗?
膝关节置换手术是利用人工膝关节假体置换系统,治疗膝骨性关节炎、类风湿性关节炎等膝关节终末期疾病的一种主要手术方式,能有效矫正畸形、解除症状、恢复膝关节功能,提高患者生活质量。 目前,初次膝关节置换假体根据是否保留后交叉韧带可分为后交叉韧带保留型假体(CR假体)及后方稳定型假体(PS假体),两者的区别主要在于是否保留后交叉韧带、手术难易程度以及预后。1、是否保留后交叉韧带:后交叉韧带是膝关节组织中功能最强的韧带,其分布本体感觉器。切除后交叉韧带可影响患者本体感觉,继而导致关节稳定性降低、步态异常。CR假体需要切除前交叉韧带,但可以保留后交叉韧带,从而可保留本体感觉。而PS假体需要切除前、后交叉韧带,从而产生关节本体感觉缺失的现象。2、手术难易程度:CR假体手术视野暴露有限,相对而言手术的难度比较高,对软组织平衡要求也比较高。而PS假体手术视野暴露较清晰,相对而言手术的难度较低,而且运动学表现较均衡,可以避免出现松弛的现象,对于矫正膝关节固定的畸形更加容易。3、预后:CR假体由于可以保留后交叉韧带,可减少髁间自体骨截骨,术中和术后失血量较少,同时避免胫骨假体出现磨损和断裂的风险,但是保留的韧带可随时间和运动逐渐拉长,易出现屈曲位和前后位不稳定。而PS假体术后吻合性更好,可避免术后胫骨平台的前移,但是容易出现胫骨假体磨损,导致胫骨假体发生脱位以及增加骨溶解和假体松动的风险。 由于CR假体在国内普及的程度没有PS假体大,国内大部分专家都习惯了PS假体的手术操作步骤,而且PS假体有着不错的临床效果。据统计,国内10个初次膝关节置换手术中仅1个采用CR假体。但是研究表明CR假体较PS假体有以下优势:保留更多本体感觉,降低髌股关节应力,通过股骨后轮滚动增强股四头肌功能,使潜在的膝关节活动范围增加,术后步态更趋于正常,常常应用于年龄较轻的患者(因这部分患者对膝关节的功能要求普遍较高)。 一般来说,能采用CR假体的膝关节置换都能采用PS假体来完成手术,但是反过来却不一定可行,因为CR假体的应用需要有一定的条件,其中最重要的就是需要确保后交叉韧带的结构和功能的完整性。这往往需要常规进行术前膝关节MR检查来了解后交叉韧带的结构完整性,术前详细的体格检查来明确后交叉韧带的功能完整性,同时术中需要细致操作来保护后交叉韧带。CR假体与PS假体的膝关节置换是两种不同的手术理念。手术医生必须了解假体选择的依据,同时更应该清楚不同假体对应的不同手术技术与细节,这样才能给患者提供更适合的假体类型。
 吴桂勤 主治医师 南医三院 关节外科·运动医学科232人已读
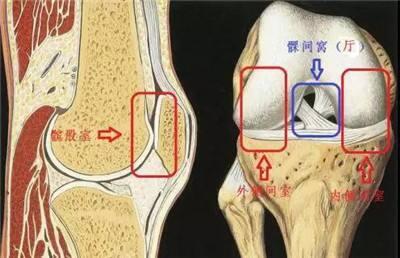
吴桂勤 主治医师 南医三院 关节外科·运动医学科232人已读 - 医学科普 微创膝关节单髁置换术是什么,我是否合适使用?
膝关节置换手术是利用人工膝关节假体置换系统,治疗膝骨性关节炎、类风湿性关节炎等膝关节终末期疾病的一种主要手术方式,能有效矫正畸形、解除症状、恢复膝关节功能,提高患者生活质量。 根据解剖特点,膝关节按空间可分为内侧间室、外侧间室、髌股关节间室和髁间窝。膝关节置换手术的范围包括股骨远端和胫骨远端相对应的关节面(双间室置换术),部分还包括髌股关节面(三间室置换术)。但如果患者的膝关节退化仅涉及膝关节内侧单间室,这时候就可以考虑行微创膝关节单髁置换术(单间室置换术)了。但是单间室置换术适应症较局限,手术前必须经过详细的检查才能确定患者是否符合手术指征,而非每个膝关节骨性关节炎的患者都适合手术。下面我们来看一下究竟有哪些条件: 纳入标准: 1、局限于内侧间室的骨性关节炎; 2、存在完整的交叉韧带及功能正常; 3、膝关节活动度>90°,屈曲挛缩<10°; 4、内翻畸形<15°并可被动矫正; 5、疼痛局限于膝关节内侧,可用一个手指定位。 排除标准: 1、既往胫骨高位截骨手术史; 2、创伤性关节炎、痛风性关节炎、类风湿性关节炎、结核性关节炎病史;3、严重的髌股关节炎、髌骨半脱位; 4、BMI(体重身高指数)≥26。 较传统的双间室置换术或三间室置换术,微创膝关节单髁置换术出血量少、恢复迅速、术后本体感觉存在等优点,患者术后满意度高、功能更好,有着更好的治疗体验。
 吴桂勤 主治医师 南医三院 关节外科·运动医学科124人已读
吴桂勤 主治医师 南医三院 关节外科·运动医学科124人已读 - 医学科普 人工膝关节假体有多长寿命呢?
“医生,我这个人工关节能用多久?”这几乎是每位需要置换关节的患者都有的疑问。但关于这个问题,医生其实很难给出一个确切的答案。虽然研究表明,90%的人工关节假体可以使用20年以上,但是在这个过程中,患者可能因为人工关节的松动、磨损、感染等多种原因,需要再次手术,对初次置换的人工膝关节进行相应的处置。 人工膝关节表面置换术被誉为20世纪成功的外科手术,是治疗终末期膝关节疾病的标准术式,可有效缓解疼痛,恢复行走功能。它类似于口腔科的包牙套手术,并非是切除整个膝盖,而仅仅是在膝关节的表面包上一层耐磨损的合金材料,并在关节中间置入聚乙烯材料作为衬垫以供膝关节活动。 作为人工材料,伴随行走强度及距离的增加,不可避免地会出现假体材料表面的磨损,从而引起邻近结构的变化,可能出现假体功能失效,但其发生率极低,且多为手术10多年后才会出现,大于20年的假体生存率高达90%以上。 根据以往国内外长期随访结果来看,一般情况下,人工膝关节置换后假体的10年生存率可以达到95%以上,假体的20年生存率可以达到90%以上。换句话说,大部分患者的人工膝关节可能使用更长的时间,超过30年的患者也不在少数。人工膝关节的发展才只有几十年的历史,目前仍处于不断改进和提升之中。国人的平均寿命为八十岁,而且接受人工膝关节置换手术的病人大多数均已超过60岁。因此,对于人工膝关节假体的确切使用寿命,其实无需过于纠结。 目前来看,人工膝关节置换术是一项非常成熟的手术方式,不仅在三甲医院能进行,而且随着技术的推广和下沉,现在部分县级医院也都逐步开展。同时,膝关节材料和制作工艺也得到明显改进,耐磨性和耐用性也有了更好的保障。在这里也建议广大患者不要过于纠结关节假体的寿命问题,应遵医嘱保护好自己的“新关节”,定期保养,希望能“一用到底”! 当然有些因素会影响人工膝关节寿命,大量的文献分析和总结如下:一、医生方面1.手术操作的规范性。2.术前对假体的选择。3.术后对患者的康复指导。二、人工假体方面 假体的设计、材质和制造工艺等。关节置换假体材料很多,一般人会根据国产和进口进行简单区分。当然,并非进口的、贵的就是好的,而是要根据每位患者的实际情况、需求选择合适的假体。目前常见的膝关节假体主要分为:1.金属—普通塑料垫片—金属:机械测试15~25年。2.金属—高交联垫片—金属:机械测试20~40年。三、患者自身因素1.有无关节感染史。2.有无其他疾病,如牙科疾患、高血压、糖尿病、血管性疾病等。3.关节局部骨和软组织的质量,如骨缺损、皮肤疤痕。骨质疏松症患者,假体松动、磨损的风险也可能相应增高。4.患者对人工关节的使用情况、年龄、体重等。体重过重、活动量过大、下蹲、爬楼等,都有可能会加速人工关节的磨损及松动。
 吴桂勤 主治医师 南医三院 关节外科·运动医学科782人已读
吴桂勤 主治医师 南医三院 关节外科·运动医学科782人已读 - 医学科普 人工髋关节置换能解决什么问题
所谓人工关节置换术就是用人造关节代替已无法正常使用的病损关节,解决疼痛、畸形和功能障碍,恢复和改善关节运动功能的手术。人工髋关节置换就属于其中之一。 什么情况需要行人工髋关节置换术?l 股骨颈骨折或股骨粗隆间骨折,不适合行钢板螺钉内固定治疗的l 伴有中到重度持续性髋关节疼痛,需要长期服用止痛药的l 髋关节功能受限明显:如无法坐矮凳,上厕所、上下楼梯困难,不能穿袜子、剪趾甲等l 保守治疗、理疗等非手术治疗,经检查有明显关节破坏的l 因髋关节畸形影响脊柱或下肢功能的人工髋关节置换术处理的常见疾病:l 股骨颈骨折或股骨粗隆间骨折l 股骨头坏死l 髋臼发育不良/DDHl 髋关节退行性变l 股骨颈骨折内固定失效
 吴桂勤 主治医师 南医三院 关节外科·运动医学科41人已读
吴桂勤 主治医师 南医三院 关节外科·运动医学科41人已读 - 医学科普 冷疗在髋膝关节置换术后的作用及做法
髋膝关节置换术是解决终末期髋关节和膝关节病变的有效手段,术后局部的炎症、疼痛、肿胀、出血以及肌肉痉挛等早期并发症明显影响患者术后康复过程。术后早期护士会拿冰袋或专用的冷疗机器在手术切口附近操作,俗称“冷疗”。冷疗是将低于人体温度的物理因子作用于患处,减少患者局部酶的活性、营养消耗、代谢废物以及炎症因子的生成等,从而改变人体血液循环及新陈代谢,以达到治疗疾病目的一种方法。经过长期临床实践发现,在关节置换术后采用冷疗法可以减少伤口以及关节内出血,并且提高患者的痛域来达到止血、止痛以及消肿的目的。一、作用:(1)减轻局部充血或出血:冷疗可使局部皮温降低22℃,皮下组织降低13℃,肌肉降低10℃,使局部血管收缩,从而减轻局部充血,减少局部渗出,亦可使血流减慢,血液粘滞度增加,从而达到减少出血的目的。(2)减轻疼痛:关节置换术后疼痛的主要原因是由于术中与术后的各种化学性、炎症性和机械性因素导致关节内部组织和结构受到刺激,进而形成疼痛的神经冲动。冷疗可以降低神经末梢的敏感性,减慢神经传导速度,从而减轻疼痛;局部血管收缩后,渗出液减少,局部水肿部位对于神经末梢的压迫程度减轻,从而疼痛减轻。(3)控制炎症扩散:用冷使局部血管收缩后,相应部位的血流减少,从而使该部位细胞的新陈代谢和细菌活性减低,从而达到限制炎症扩散的目的。二、做法:(1)清水冰袋或10%盐水冰袋或医用生物冰袋,外包毛巾,置于切口上方,注意冰袋的严密性,防止液体浸湿切口。(2)创伤后6小时内可以开始冰敷,患者在冰敷后6~24h肿胀与疼痛的消除效果最好。(3)间断冰敷:术后3日内,每日2次,每次30分钟。持续冰敷:冰敷20分钟,取下冰袋休息20分钟后再冰敷,反复循环。 临床上应在患者可耐受的情况下,尽可能延长冷敷时间,达到理想的治疗效果。(4)冰敷时每隔1-2小时观察局部情况,以避免冻伤。三、不适当的冷疗可能导致周围神经麻痹,感觉、敏感度降低以及动作能力变弱等,所以应严格掌握冷疗的禁忌证。(1)绝对禁忌证:1、有雷诺病,血管痉挛及有局部血液循环障碍者,受到寒冷刺激时会发生动脉痉挛,从而可能导致组织缺血性坏死,必须禁用冷疗法。2、局部失去知觉者,这种情况容易造成冷伤。3、对冷过敏者,对冷忍受度低下者,一旦遇到冷刺激,指、趾或身体的其他部位立刻发生血管收缩,产生缺血现象者。(2)相对禁忌证:心血管疾病、高血压、外周血管障碍、关节炎、糖尿病、风湿症的患者、嗜铬细胞瘤等,另外冷疗会降低肌肉灵活性,使运动成绩下降,因此,在训练前也不宜使用。
 吴桂勤 主治医师 南医三院 关节外科·运动医学科182人已读
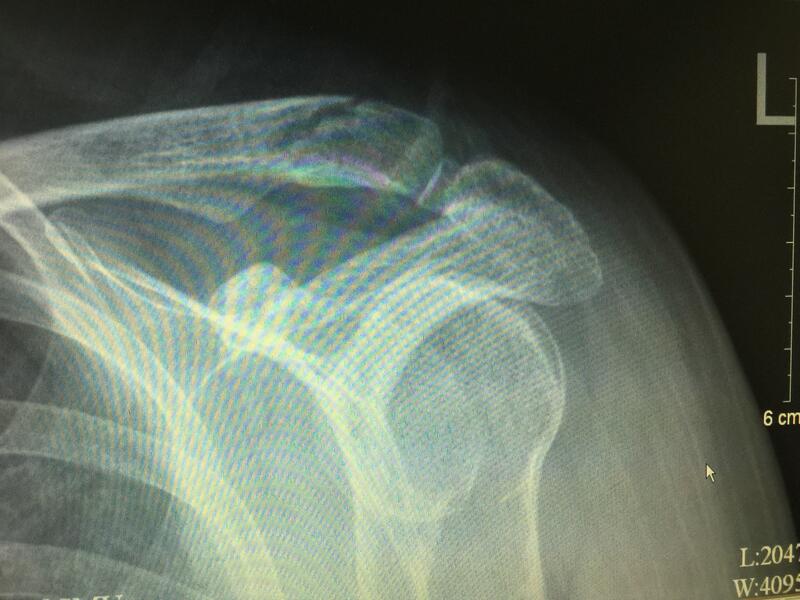
吴桂勤 主治医师 南医三院 关节外科·运动医学科182人已读 - 典型病例 微创治疗锁骨远端骨折并喙锁韧带断裂
66岁女性患者,摔倒致左肩肿痛、活动受限1天。术前行X片检查,提示左锁骨远端骨折并喙锁韧带断裂。以往需要开放手术放置很长的钢板,现在我科已应用微创技术复位骨折,并以微型钮扣重建喙锁韧带。患者术后2天康复出院。
 吴桂勤 主治医师 南医三院 关节外科·运动医学科3734人已读
吴桂勤 主治医师 南医三院 关节外科·运动医学科3734人已读





